Ätiologie, Differentialdiagnostik und aktuelle Therapiestrategien — ein strukturierter Überblick für die klinische Praxis.
Anatomische Grundlagen
Kehlkopfanatomie & ödemprädestinierte Regionen
Differentialdiagnosen im Detail
Pseudokrupp, Epiglottitis, Anaphylaxie, HAE, ACE-Hemmer-AÖ, Reinke-Ödem u.a.
Therapie & Management
Akuttherapie, spezifische Therapie, Atemwegssicherung
Rezente Studien & Take-Home-Messages
Aktuelle Evidenz 2024/2025
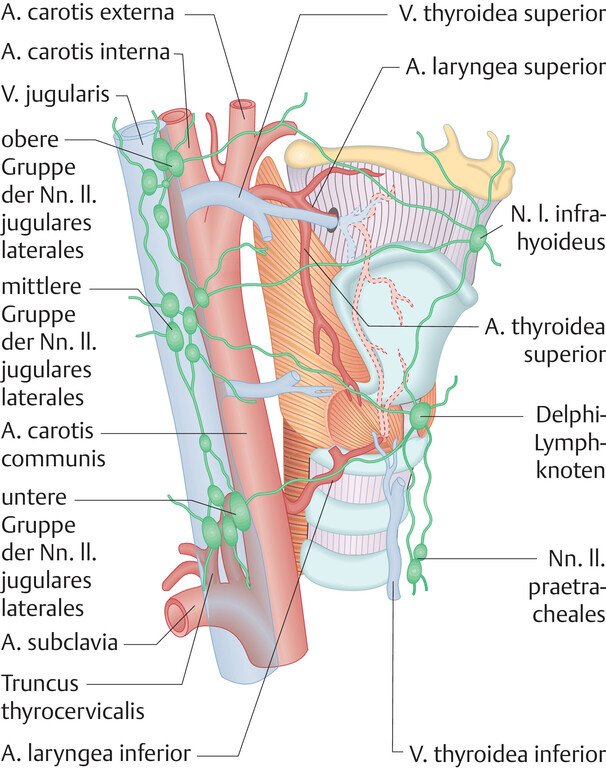
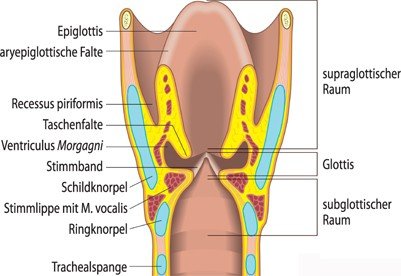
Reicht von der unteren Fläche der Epiglottis bis zu den Taschenfalten: Epiglottis, aryepiglottische Falten, Taschenfalten. Lamina propria mit lockerem Bindegewebe → kann erhebliche Flüssigkeitsvolumina einlagern → ödemprädestiniert.
Reinke-Raum (Lamina propria superficialis) = lockeres Bindegewebe → Verschiebeschicht zwischen Epithel und M. vocalis. Stimmlippen spärlich mit Lymphbahnen → späte Metastasierung.
Unterhalb der Stimmlippen bis zum Unterrand des Ringknorpels. Ringknorpel → typische Stelle für Stenosen.
A. laryngea sup. (A. thyroidea sup.) + A. cricothyroidea → supraglottisch
A. laryngea inf. (A. thyroidea inf.) → subglottisch
Venöser Abfluss: V. jugularis interna + V. thyroidea ima
R. internus (N. laryng. sup.) → sensibel supraglottisch + Stimmlippen
R. externus (N. laryng. sup.) → M. cricothyroideus
N. laryngeus inferior (N. recurrens) → alle übrigen Muskeln + subglottische Sensibilität
Jede Ursache einzeln — mit Klinik, Bildgebung und Schlüsselmerkmalen für die rasche Diagnosestellung.
Viral bedingt (Parainfluenzavirus Typ 1–3, seltener RSV, Influenza). Subglottisches Ödem im Bereich des Krikoids — der engsten Stelle des kindlichen Atemwegs.
Alter: 6 Monate – 3 Jahre. Saisonalität: Herbst/Winter. Typische Trias: Bellender Husten + inspiratorischer Stridor + Heiserkeit. Beginn meist nachts. Keine Dysphagie, unauffällige Epiglottis. Symptombeginn allmählich bis 48 Stunden.
Leicht (0–2): Gelegentlich bellender Husten. Moderat (3–7): Stridor in Ruhe, leichte Einziehungen. Schwer (8–11): Deutliche Einziehungen, Agitation. Lebensbedrohlich (≥12): Lethargie, Zyanose.
Leicht: Anfeuchtung der Atemluft, Beruhigung. Mittel: Dexamethason 0,6 mg/kg p.o./i.m. oder rektal (Rectodelt-Supp.). Schwer: + L-Epinephrin Inhalation: 1 ml (1:1000) in 5 ml NaCl, Wirkung <2 h → Cave Rebound! O₂ bei SpO₂ <92 %. Antitussiva: kontraindiziert!
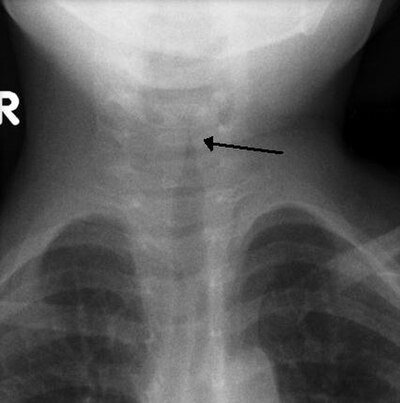
Pseudokrupp: bellender Husten, Heiserkeit, mäßiges Fieber.
Epiglottitis: kein Husten, kloßige Sprache, Speichelfluss, hohes Fieber, Tripod.
Bakteriell (H. influenzae Typ b — selten seit Hib-Impfung, Streptococcus, Staphylococcus).
Hohes Fieber, starke Odynophagie, kloßige Sprache, Speichelfluss, inspiratorischer Stridor. Kinder sitzen im Bett aufrecht. Symptome entwickeln sich innerhalb von 2–6 Stunden.
Plötzlicher Atemstillstand durch zähen Schleimpfropf in engen supraglottischen Luftwegen oder Laryngospasmus durch Untersuchung mit Mundspatel. Laryngoskopische Untersuchung nur bei Intubations- und Reanimationsbereitschaft! Laterales Röntgen: Sensitivität 88–100%.
Atemwegssicherung FIRST! Antibiose i.v.: Amoxicillin/Clavulansäure (Mittel der Wahl). In manchen Ländern (Spanien, USA): Cefuroxim wegen ampizillinresistenter H.-influenzae-Stämme. + Dexamethason i.v. zur Schleimhautabschwellung. Tubusgröße eine Nummer kleiner wählen! Ca. 80% müssen >24 h intubiert werden. Wenn Intubation nicht möglich → Koniotomie. Letalität 5–10 % in D. ICU-Monitoring.
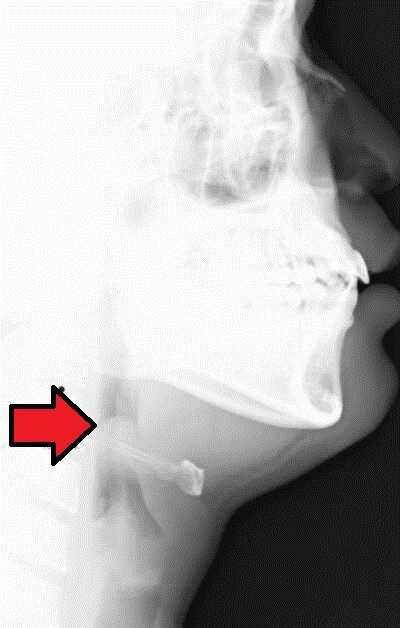
Bei Verdacht auf Epiglottitis: Keine unnötigen Untersuchungen — zuerst den Atemweg sichern, dann diagnostizieren.
— StatPearls, Epiglottitis (NCBI NBK430960)
IgE-vermittelte Mastzell-Degranulation → Histamin → Vasodilatation + Kapillarpermeabilität ↑ → Ödem. Auslöser: Nahrungsmittel, Medikamente, Insektenstiche, Latex.
Urtikaria/Flush (>80%), Angioödem, Bronchospasmus, Hypotension. Larynxödem: Heiserkeit → Stridor → Aphonie → Asphyxie.
1. Adrenalin i.m. 0,3–0,5 mg in den lateralen Oberschenkel — FIRST LINE!
2. Vernebeltes Adrenalin 1 mg in 5 ml NaCl bei Larynxödem
3. Steroide: Methylprednisolon 1–2 mg/kg i.v. (Wirkung erst nach 1–4h)
4. Antihistaminika: Zweitlinie
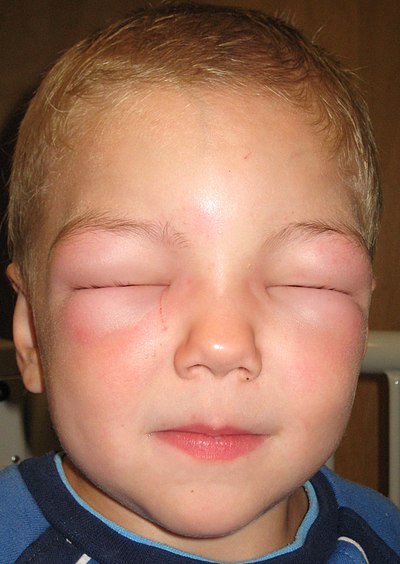
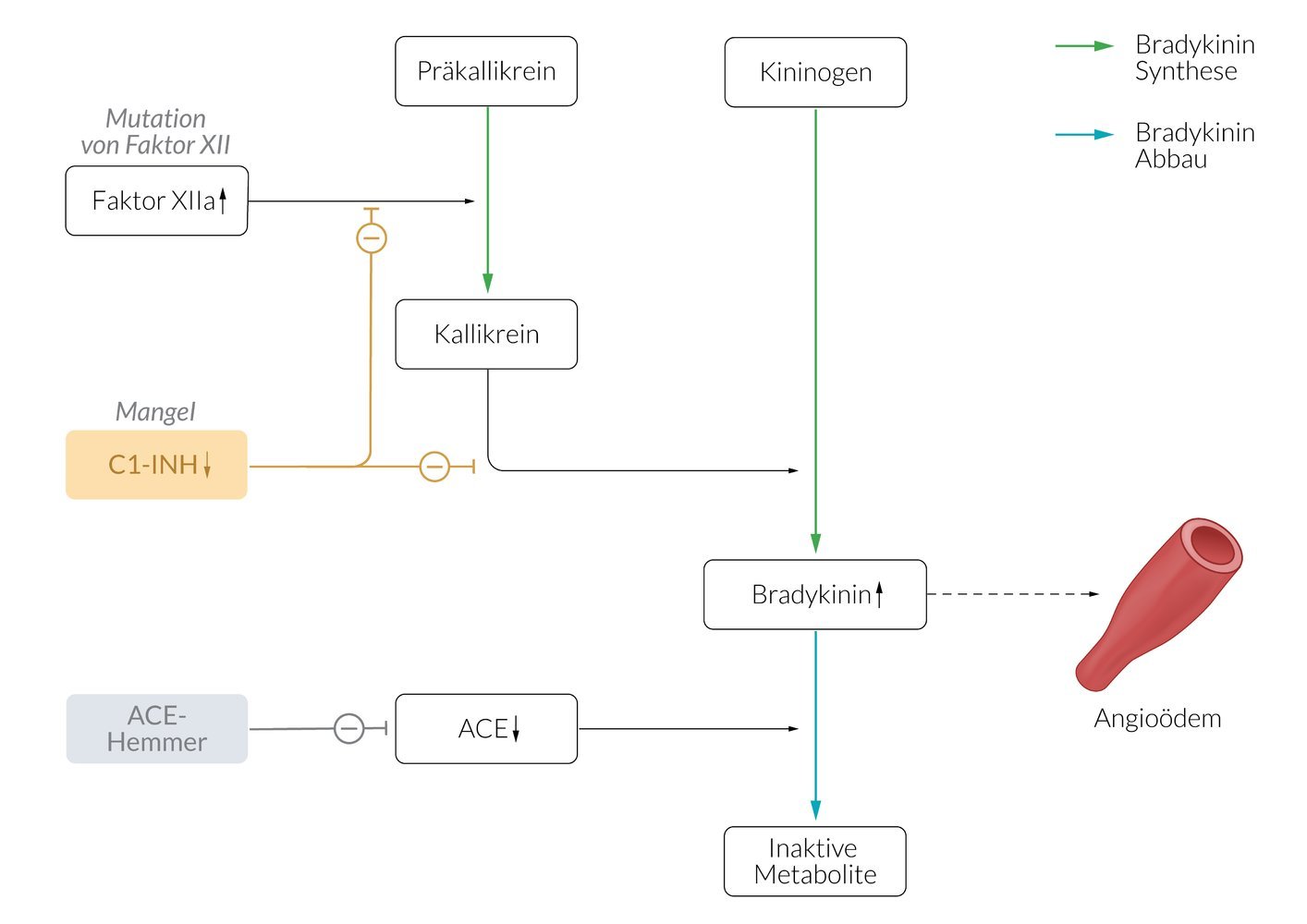
C1-INH-Mangel → unkontrollierte Kallikrein-Aktivität → Bradykinin ↑ → vaskuläre Permeabilität ↑. Typ I (85%): quantitativ. Typ II (15%): qualitativ.
Rezidivierende Angioödeme ohne Urtikaria, ohne Juckreiz! Larynxbeteiligung ~50%. Attacken 2–5 Tage. Positive FA in ~75%.
Screening: C4 (erniedrigt in >95%!)
Bestätigung: C1-INH quantitativ + funktionell
DD Erworbener C1-INH-Mangel (AAE): C1q ↓ → Malignomsuche!
Inzidenz ~0,15/100.000. C1-INH-Abbau ↑ durch lymphoproliferative Erkrankung oder Autoantikörper. Klinisch identisch mit HAE-Attacken. Cave: Erstmanifestation >30. LJ, keine FA → AAE denken! Medianes Diagnosealter: 65 Jahre.
Icatibant (Firazyr) 30 mg s.c.
C1-INH-Konzentrat (Berinert) 20 IE/kg i.v.
Konventionelle Allergietherapie (Antihistaminika, Steroide, Adrenalin) ist unwirksam.
<5 % aller HAE-Fälle. Überwiegend Frauen, Krankheitsaktivität assoziiert mit Östrogen ↑ (hormonelle Trigger). Diagnose erschwert da C1-INH und C4 normal!
Lanadelumab (Takhzyro) 300 mg s.c. alle 2 Wo.
Berotralstat (Orladeyo) oral 1×/Tag
Lanadelumab: Monoklonaler Antikörper gegen Plasma-Kallikrein. Nach 6 Monaten: Attackenrate ↓ 96,6 %.
ACE-Hemmer hemmen Bradykinin-Abbau → Akkumulation → Angioödem. Inzidenz 0,1–0,7%. Kann nach Jahren erstmals auftreten!
Angioödem ohne Urtikaria. Lippen, Zunge, Mundboden, Larynx. Kein Ansprechen auf Adrenalin/Antihistaminika/Steroide!
Potenziell wirksam: In kleinen Studien konnte TXA zur Symptombesserung führen und eine Intubation verhindern. Evidenz noch limitiert.
Hasara S et al. Cureus 2021;13(9):e18116. doi:10.7759/cureus.18116
~50% der Patienten benötigen Koniotomie/Tracheotomie. Laut Strutz & Mann: ACE-Hemmer-Angioödeme des Kopf-Hals-Bereichs stationär unter Tracheotomiebereitschaft überwachen! Cave: C1-Inhibitor u. Icatibant in D. für ACE-Hemmer-AÖ nicht zugelassen.
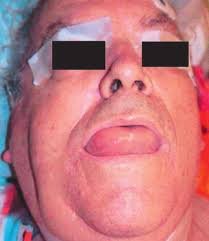
1. ACE-Hemmer SOFORT absetzen
2. Bei Larynxödem → ICU
3. Antihistaminika + Epinephrin
4. Off-label: Icatibant / C1-INH / TXA
5. Chirurgischer Atemweg bereithalten
Chronisches Ödem des Reinke-Raums (Lamina propria superficialis). Laryngoskopisch: ballonförmige glasige Schwellung, walzenförmig verdickte Stimmlippen. Hauptrisikofaktor: Tabakkonsum + Alkohol. 80% Frauen. Cave: Malignomausschluss vor Therapie obligat! Therapie: Rauchstopp, kurzfristig Kortison-/Soleinhalationen, Vitamin A + Zink; hartnäckig → mikrolaryngoskopische Abtragung.
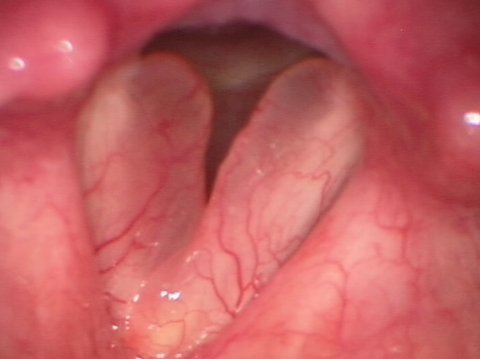
Iatrogene Schleimhautläsion durch Intubation/Endoskopie. Risikofaktoren: weiblich, zu großer Tubus, >36 h intubiert. Cuff-Leak-Test zur Risikostratifizierung vor Extubation. Prophylaxe: Methylprednisolon 40 mg i.v. ≥4 h vor Extubation. Spätfolgen: narbige Stenosen, Synechien.
DD bei Beschwerdepersistenz >4 Wochen! Chronisch-unspezifische Laryngitis ist eine Ausschlussdiagnose — vorher Malignom ausschließen. Chronisches einseitiges Ödem, progressive Heiserkeit, Dysphagie. Laryngoskopie + Biopsie obligat. Histologischer Befund entscheidend.
Radiogenes Larynxödem
Nach Radiochemotherapie bei HNO-Tumoren. Bei 54 % beobachtet, 7 % benötigen Tracheotomie. Supraglottisch am häufigsten.
Inhalationstrauma
Thermisch/chemisch (Dämpfe, toxische Gase). Subglottische Stenosen möglich. Frühzeitige Intubation bei Verbrennungen im Atemwegsbereich.
Sarkoidose
Larynx bei 3–5 % betroffen, v.a. Epiglottis. Laryngoskopisch: diffuse Schwellung + weiß/bräunliche Knötchen. Therapie: orale Steroide.
Wegener-Granulomatose
Autoimmun (ANCA+). Larynx in 9,5 %, subglottische Stenose.
Amyloidose
Extrazelluläre Proteindeposition. Glasige, gelblich-rötliche Formationen. Therapie: endolaryngeale Laserexzision.
Hypothyreose / Sonstige
Myxödem des gesamten Larynx. Weitere: Rheumatische Laryngitis (Krikoarytenoidgelenk), Mukormykose.
| Entität | Pathomechanismus | Leitsymptome | Urtikaria? | Adrenalin | Spezifische Therapie |
|---|---|---|---|---|---|
| Anaphylaxie | IgE → Histamin | Urtikaria, Bronchospasmus, RR↓ | Ja | Gut ✓ | Adrenalin i.m. |
| ACE-Hemmer-AÖ | Bradykinin ↑ | Isoliertes AÖ, Zunge/Lippen | Nein | Schlecht ✗ | Icatibant, TXA, C1-INH |
| HAE | C1-INH↓ → Bradykinin ↑ | Rezidivierend, pos. FA | Nein | Schlecht ✗ | Icatibant, C1-INH, Lanadelumab |
| Epiglottitis | Bakteriell | Odynophagie, Fieber, Speichelfluss | — | — | AB i.v. + Atemweg |
| Pseudokrupp | Viral (subglottisch) | Bellender Husten, Kinder | — | Inhalativ ✓ | Dexamethason + Adrenalin |
| Postintubation | Mechanisch | Stridor post extubationem | — | Inhalativ ✓ | Steroide + Adrenalin inh. |
1. Adrenalin i.m. 0,3–0,5 mg
2. Adrenalin vernebelt
3. Steroide i.v.
4. Antihistaminika
5. Volumengabe
1. Icatibant 30 mg s.c.
2. C1-INH 20 IE/kg i.v.
3. TXA als Bridging
4. ACE-Hemmer absetzen!
5. Koniotomie bereithalten
1. ATEMWEG zuerst!
2. Amoxicillin/Clavulansäure i.v.
3. Dexamethason i.v.
4. Intubation (Tubus 1 Gr. kleiner)
5. Cave: Koniotomie bereithalten
Zeitverlauf der Atemnot — diagnostischer Schlüssel
Cave: Nur Überbrückungsmaßnahme! → Anschließend klassische Tracheotomie anstreben.
Fallbericht: 34-jähriger Patient, Notfalltracheotomie. Erfolgreiche Akuttherapie mit Icatibant s.c., dann Lanadelumab-Prophylaxe.
↗ Song H et al. Am J Emerg Med 2025;93:238.e5–8. doi:10.1016/j.ajem.2025.04.059Multizentrisch (DE, FR, GR, AT). 15,7 % der Patienten mit Larynxattacken. Signifikante Reduktion unter Lanadelumab im Langzeitverlauf.
↗ JACI In Practice 2025; doi:10.1016/j.jaip.2024.12.008 (PMID 39701274)Review: Diagnostische Herausforderungen und emerging therapies bei bradykinin-vermitteltem Angioödem. Bradykinin-Formen sprechen nicht auf Antihistaminika/Kortison an.
↗ Front Immunol 2025; doi:10.3389/fimmu.2025.1681763Adrenalin i.m. bleibt First-Line. Neue klinische Kriterien, Dosierungsempfehlungen. Inhalatives Adrenalin als adjunktive Therapie bei Larynxödem.
↗ J Allergy Clin Immunol 2025; doi:10.1016/j.jaci.2025.01.021Larynxödem = potenziell lebensbedrohlich. Erst Atemweg sichern, dann diagnostizieren.
Histamin vs. Bradykinin — Urtikaria? → Adrenalin. Keine Urtikaria → C4/C1-INH + ACE-Hemmer-Anamnese!
Pseudokrupp: Dexamethason p.o. einmalig. Epiglottitis: Atemweg first, dann Antibiotika.
HAE: Icatibant / C1-INH akut, Lanadelumab prophylaktisch. Steroide und Antihistaminika unwirksam!
Heiserkeit >4 Wochen → immer Laryngoskopie! Malignomausschluss obligat.
Danke für die Aufmerksamkeit.
Quellen zum Nachlesen:
Strutz J, Mann W (Hrsg.). Praxis der HNO-Heilkunde, Kopf- und Halschirurgie. 4. Aufl. Stuttgart: Thieme; 2023. doi:10.1055/b000000873 [Kap. 5 Anatomie, Kap. 13 Erkrankungen, Kap. 21 Notfallbehandlung]
StatPearls – Epiglottitis / Reinke Edema / Post-Intubation Laryngeal Edema
EAACI/WAO Anaphylaxie-Leitlinien (2021/2024)
Orphanet – Hereditäres Angioödem (ORPHA:91378)
Frontiers Immunol 2025 – Unraveling Angioedema
AWMF S3-Leitlinie Larynxkarzinom (061-028)